La Corioretinopatia sierosa centrale è una patologia dell’occhio che si manifesta improvvisamente e se trascurata porta a una grave diminuzione della vista. Come viene diagnosticata e di quali terapie disponiamo? Risponde il dottor Antonio Polito
Un improvviso offuscamento della vista, le immagini diventano confuse e più piccole e i colori si alterano. Sono i sintomi acuti della Corioretinopatia sierosa centrale, una patologia dell’occhio che consiste nello scollamento della parte centrale della retina (la macula) dall’epitelio pigmentato, sul quale la retina appoggia, a causa dell’accumulo di liquido sieroso.
“Si crea una sorta di bolla di fluido che solleva in maniera circoscritta e localizzata la retina impedendo di mettere a fuoco la vista in maniera corretta”, spiega il dottor Antonio Polito (nella foto) che nell’ambito dell’Unità Operativa di Oculistica del “Sacro Cuore Don Calabria”, diretta dalla dottoressa Grazia Pertile, si occupa prevalentemente di retinopatie.
Essendo quello di Negrar un Centro di riferimento nazionale per le patologie della retina, sono qualche centinaia i pazienti (tra nuovi e in follow up) che all’anno, anche da fuori regione, si rivolgono alla struttura veronese per la diagnosi e il trattamento di una patologia che, se trascurata, porta a una grave diminuzione della vista.
La Corioretinopatia sierosa centrale colpisce circa 10 persone su 100mila abitanti con un’età media di 40 anni ed è sei volte più frequente negli uomini.
“Le cause della prevalenza maschile non sono certe in quanto non è ancora chiara l’eziologia della malattia – sottolinea il dottor Polito -. Si pensa che la patologia abbia origine da un’alterazione della permeabilità dei capillari del coroide (lo strato vascolarizzato su cui poggia la retina) provocata da un’estrema sensibilità verso alcune sostanze vasoattive, per esempio il cortisone. In altre parole i vasi a contatto con questo ormone reagirebbero facendo fuoriuscire la frazione seriosa del sangue. Infatti questi pazienti presentano in genere un livello di cortisolo (il cortisone prodotto dall’organismo, ndr) molto alto e l’assunzione per via inalatoria, cutanea e orale di cortisone espone le persone predisposte al rischio di contrarre la malattia”. E’ stato inoltre rilevato che questo tipo di patologia colpisce maggiormente i soggetti ansiosi (profilo di personalità di tipo A). “In condizioni di ansia vengono liberati epinefrina o glucocorticoidi, ormoni reattivi che in genere inducono reazioni positive, ma in soggetti predisposti a questa patologia possono provocare alterazioni alla permeabilità del coroide”, precisa ancora lo specialista oftalmologo.
Come avviene la diagnosi di Corioretinopatia sierosa centrale?
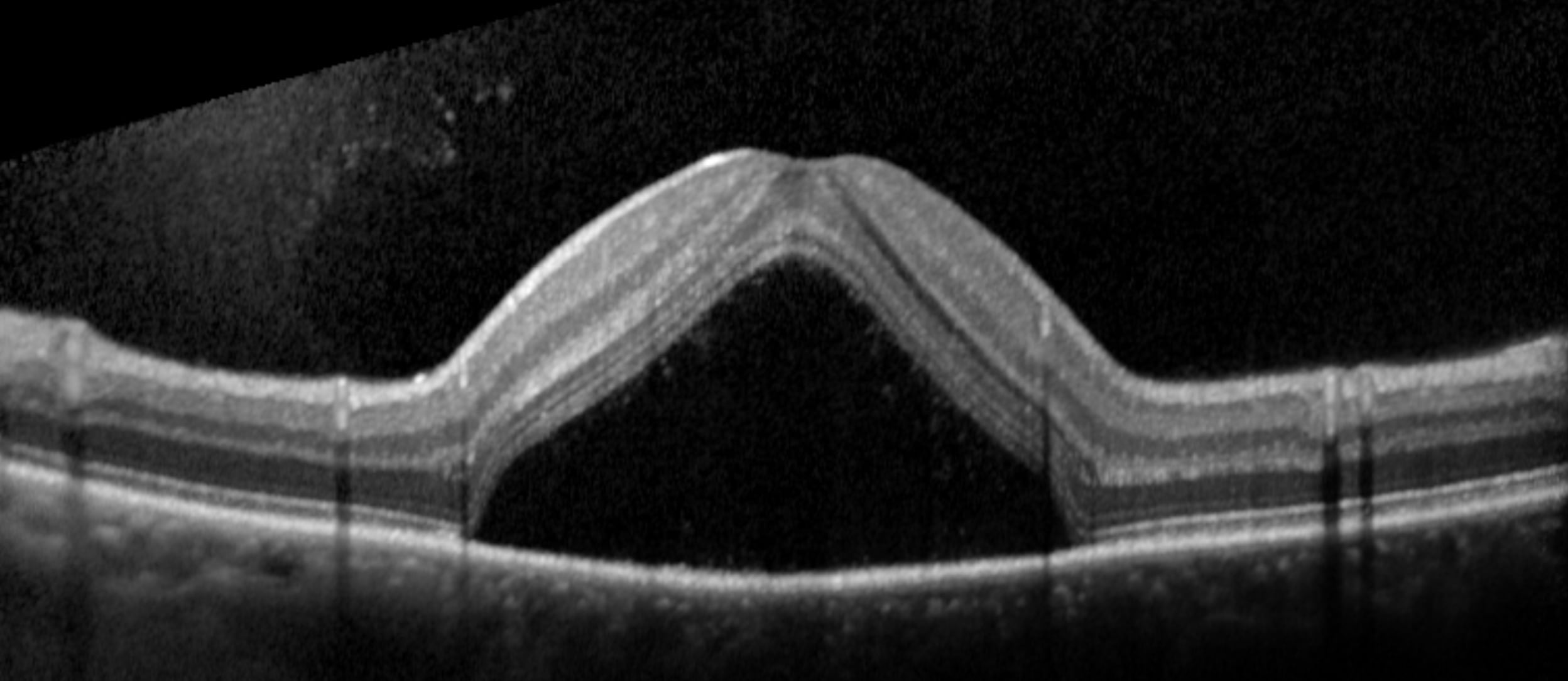
“Oggi l’esame diagnostico per eccellenza è la Tomografia Ottica a Luce Coerente (OCT), la cosiddetta TAC dell’occhio (foto 1). Fino a poco tempo fa la diagnosi avveniva tramite Fluorangiografia, una metodica più invasiva poiché necessita della somministrazione di liquido colorante che potrebbe provocare reazioni avverse. L’OCT acquisendo delle immagini sezionate dell’occhio ci consente di individuare lo scollamento tra la parte centrale della retina e il suo epitelio di appoggio. Cosa che non potremmo fare ad occhio nudo in quanto le raccolte sierose sono nell’ordine di alcune decine di micron, almeno nelle fasi iniziali. Nei prossimi mesi la nostra Unità Operativa potrà avvalersi di un OCT di ultimissima generazione: l’Angio-OCT in grado di diagnosticare anomalie vascolari senza iniezione di colorante. Grazie a questo macchinario si è rilevato che in una percentuale non trascurabile di pazienti sono presenti neovascolarizzazioni coroideali, le stesse di cui soffre l’anziano colpito da maculopatia degenerativa e che vanno a complicare ulteriormente il quadro clinico”.
Dopo la diagnosi a quale terapia si ricorre?
“Prima di procedere attendiamo circa un mese dall’insorgenza, in quanto la presenza di liquido permane solo per alcune settimane e nelle gran parte dei casi si verifica un riassorbimento spontaneo. Tuttavia nella metà dei casi il problema si ripresenta nell’arco temporale di un anno. Nel 15-20% dei pazienti l’accumulo di liquido non regredisce da solo e perdura per più di sei mesi, allora in quel caso si parla di forma cronica che provoca danni permanenti alla vista”.
In cosa consiste la terapia?
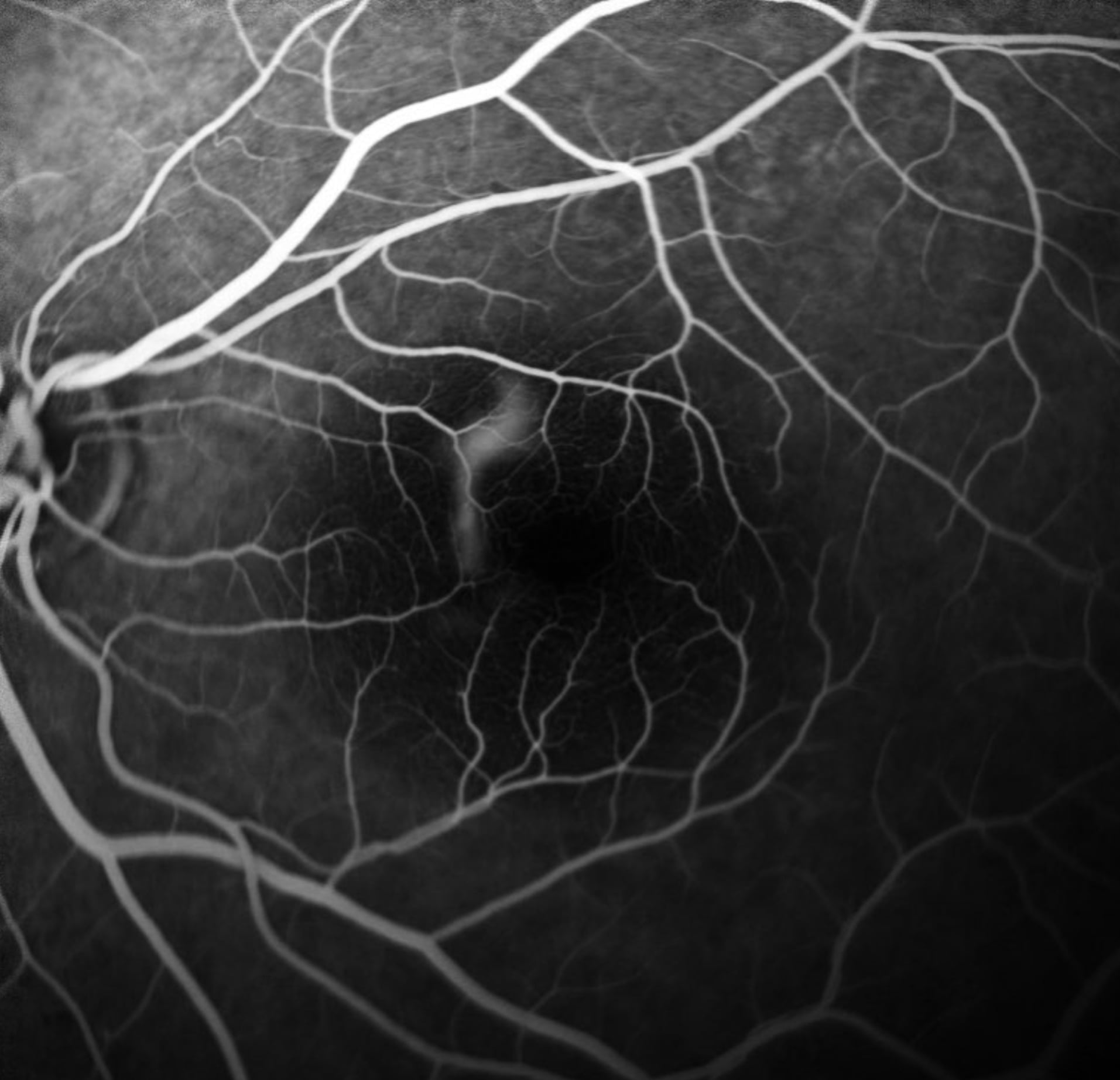
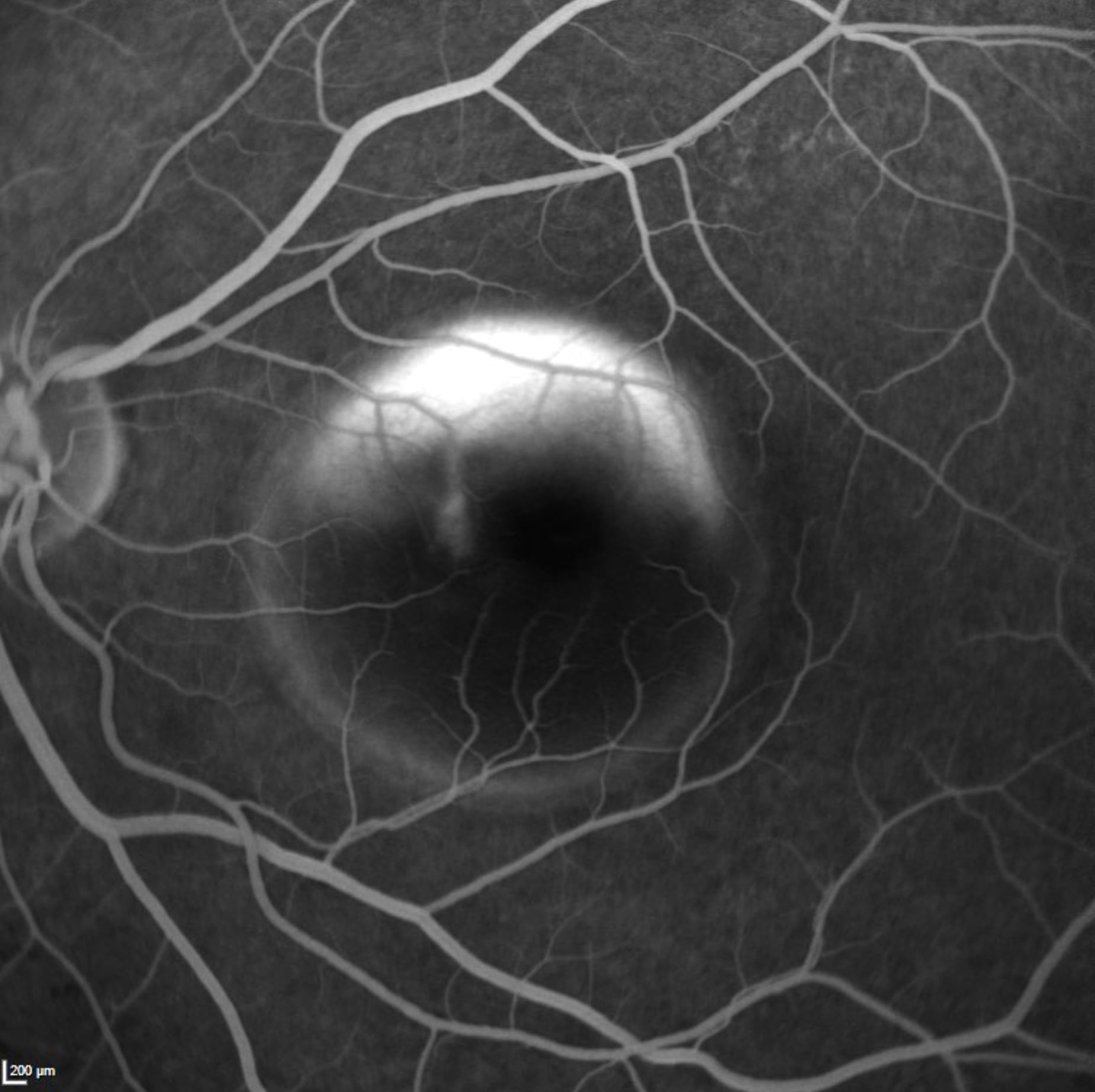
“Abbiamo a disposizione due opzioni. Se i capillari permeabili al liquido si trovano vicino alla parte centrale della retina, se interessano aree estese o si presentano in più punti procediamo con la terapia fotodinamica (PDT). Invece nel caso in cui sono distanti dalla parte centrale e localizzati in un solo punto si procede con il Laser termico-diretto. Quale parte dell’occhio trattare e quindi quale trattamento applicare viene indicato dalla Fluorangiografia, un esame che richiede la somministrazione di un colorante tramite una vena del braccio o della mano (foto 2 e 3)”.
Che differenza esiste tra le due modalità terapeutiche?
“La terapia fotodinamica si serve di una sostanza fotosensibilizzante (la Verteporfina), che viene iniettata nel paziente molto lentamente dalla vena di un braccio o di una mano.Una volta raggiunto l’occhio viene attivata da un raggio laser di una determinata lunghezza d’onda. Il farmaco colpito dal laser va incontro a una modificazione biochimica tale da creare un danno fotochimico là dove si trova, precisamente a livello dei capillari permeabili, chiudendoli. Il Laser termico-diretto, senza farmaco, invece procede con una vera e propria bruciatura, di cui, naturalmente, il paziente non si accorge. Si sta facendo strada una terza opzione, che consiste in una terapia farmacologica”.
Di cosa si stratta?
“Consiste in un principio attivo – inibitore di recettori per i mineralcorticoidi, già utilizzato in cardiologia nello scompenso cardiaco post-infarto miocardico – in grado di impedire il legame tra i recettori presenti sul vaso e il cortisone endogeno, responsabile di una reazione anomala che porta alla aumentata permeabilità del vaso. Si è visto che in alcuni casi i pazienti possono migliorare in misura significativa e che i farmaci non espongono al rischio di un’eccessiva chiusura dei capillari con la creazione di una cicatrice. Noi ricorriamo a questi farmaci sui pazienti che rispondono poco alla terapia fotodinamica o al laser. Per produrre dei risultati, la terapia farmacologica deve essere assunta per un minimo di 3 mesi e fino a 6 mesi, quotidianamente”.
Il trattamento fotodinamico e quello con il laser sono risolutivi?
“Sì entrambi, ma solo della fase acuta. Non impediscono infatti che si aprano capillari in un’altra area dell’occhio. Ad ogni modo se questo avviene i trattamenti sono ripetibili senza particolari rischi”.
elena.zuppini@sacrocuore.it
In Photo Gallery:
Foto 1: una sezione ottica di 9 mm della regione maculare all’OCT: si evidenzia il sollevamento del neuroepitelio rispetto al sottostante epitelio pigmentato retinico per presenza del fluido, che appare nero
Foto 2 e 3: due Fluorangiografie dello stesso paziente acquisite a 2 minuti (in basso a sinistra) e a 20 minuti (in basso a destra) dall’iniezione del colorante: si vede l’accumulo di colorante (chiaro) all’interno della bolla, per fuoriuscita dai capillari.
Ti potrebbe interessare: