L’aumento dei casi di scarlattina in tutta Europa desta una certa preoccupazione. Ma la malattia batterica, tipica dell’infanzia, è facimente curabile con una terapia antibiotica grazie alla quale dopo due giorni dalla somministrazione il bambino non è più contagioso. E’ importante, però, rivolgersi al proprio pediatria già all’esordio dei primi sintomi

In Europa, come in Italia, è stato rilevato, a partire dal gennaio 2023, un aumento, rispetto al passato, di casi di scarlattina, soprattutto in bambini di età inferiore a 15 anni.
Il Regno Unito è il Paese più colpito da questo improvviso aumento. Già al 7 dicembre 2022, la sola Inghilterra ha riportato oltre 6.600 casi di scarlattina in un periodo di sole 12 settimane (con una media di circa 550 nuovi casi a settimana) insieme ad altri 652 casi di infezioni invasive da Streptococco A (GAS), il battere responsabile anche della malattia pediatrica infettiva. Restando più vicino a noi, in Veneto, nei primi quattro mesi del 2023 si sono registrati 1.506 casi, contro i 116 di tutto il 2022. Per trovare un numero maggiore di infezioni, bisogna tornare al 2012 (1.943) e al 2013 (1.733).
Perché questo incremento di casi in poco tempo?
Le cause, come sempre, possono essere più di una. Ha sicuramente un ruolo la pandemia da Covid-19 e le conseguenti misure adottate per limitare la diffusione del virus. Il blocco della circolazione delle persone (a livello globale) e l’adozione di interventi non farmaceutici – igiene delle mani, uso della mascherina e altro – hanno contribuito a mantenere basso il carico di molte infezioni pediatriche virali e batteriche durante il picco della circolazione del SARS-CoV2.
Ora che le restrizioni sono state revocate, il ritorno della libera circolazione e il confinamento negli spazi chiusi a causa dell’inverno possono essere una spiegazione plausibile di questo improvviso aumento dei casi di scarlattina. Tutto questo in concomitanza con l’incremento delle notifiche di altre infezioni respiratorie tra cui influenza e RSV (virus respiratorio sinciziale)
Un’altra teoria che potrebbe tranquillamente coesistere con la precedente indica che le infezioni da COVID-19 (sia nei casi sintomatici che asintomatici) potrebbero aver portato a una disregolazione immunitaria nei bambini (il cosiddetto “furto immunitario”), lasciandoli così suscettibili alle successive infezioni.
Comunque le misure di protezione personale per la prevenzione delle patologie da virus e batteri dovrebbero essere mantenute e incoraggiate anche oggi che è stata dichiarata la fine dell’emergenza COVID 19, inclusa una buona igiene delle mani, ed evitate le occasioni di sovraffollamento. Dovrebbe essere incoraggiata inoltre la limitazione della condivisione di oggetti personali come bottiglie d’acqua, bicchieri, biancheria da letto, articoli da toeletta… Altrettanto cruciale è la disinfezione delle superfici.
Che cos’è la scarlattina
La scarlattina è una delle infezioni più comuni da Streptococcus pyogenes, chiamato anche Streptococco beta-emolitico di gruppo A (GAS). Si tratta di un batterio Gram-positivo, residente nella normale microflora della cute umana, del tratto nasofaringeo e anogenitale.
Il tasso di portatori asintomatici del batterio è in genere più alto tra i bambini in età scolare (5-15 anni), percentuale che va dall’8,4-12,9% nei Paesi ad alto reddito al 15-20% nei Paesi in via di sviluppo
Come si trasmette lo streptococco beta-emolitico di gruppo A (GAS)
Si ritiene tradizionalmente che il batterio si diffonda attraverso grandi goccioline respiratorie (quando si tossisce, si starnutisce o si parla) da individui infetti, compresi i portatori asintomatici Tuttavia, con i progressi negli approcci metodologici, sono state scoperte ulteriori modalità di trasmissione. È stato dimostrato che promuovono la trasmissione di batteri anche se in maniera minore le secrezioni nasali, l’espettorato o la saliva, le particelle di polvere, il contatto diretto pelle a pelle, il contatto indiretto con superfici o lettiere/tessuti, cibo e vettori biologici come gli insetti.
Le malattie che causa l’infezione da streptococco
Clinicamente l’infezione da streptococco può causare non solo la scarlattina, ma la tonsillite, la faringite, l’impetigine (un’infezione della pelle ndr), fino alla polmonite.
Le forme invasive dell’infezione
I batteri possono essere responsabili di forme di malattia più gravi, conosciute come infezioni invasive: reazioni autoimmuni post-infezione che causano malattie renali, come glomerulonefrite acuta post-streptococcica. Lo streptococco può provocare anche la febbre reumatica acuta e/o cardiopatia reumatica: quella che un tempo chiamavano reumatismo o “Tasso alto nel sangue”, un modo popolare per indicare il TAS il Titolo Anti Streptolisinico. Raramente la malattia invasiva può manifestarsi come fascite necrotizzante, artrite settica, polmonite, meningite, ascesso, osteomielite e altre infezioni focali, endocardite e peritonite.
Nel 2005, utilizzando metodologie di stima prudenti, l’OMS ha riferito che a livello globale più di 18 milioni di persone sono affette da infezioni da GAS, con un aumento annuo di oltre 1,7 milioni di nuovi casi notificati e 500.000 decessi. Ciò rende le infezioni da GAS la nona causa principale di mortalità umana.
La diagnosi della scarlattina
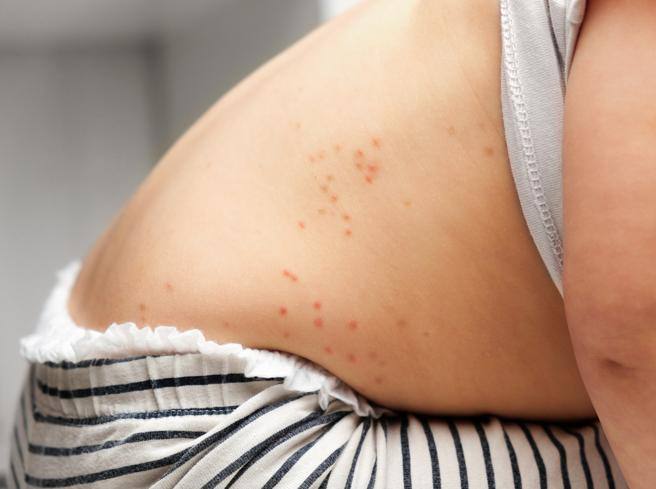
La scarlattina si presenta con febbre e arrossamento della gola (“scarlatta”). In molti casi si manifesta l’esantema a tutto corpo, con il caratteristico segno della “mano gialla”, cioè il rilievo visibile della mano dopo averla premuta su una superficie estesa del tronco per alcuni secondi. La diagnosi clinica deve essere confermata con il tampone faringeo. Attualmente esistono test rapidi antigenici e molecolari molto affidabili che danno la risposta in pochi minuti, disponibili anche nell’ambulatorio del pediatra.
E’ importante prestare attenzione ai primi sintomi e affidarsi al pediatra di fiducia, senza cadere nella disinformazione.
La terapia
La gestione dello streptococco richiede come prima scelta la somministrazione di una terapia antibiotica con le penicilline e i derivati (es. amoxicillina). In alternativa, nei casi di allergia o intolleranza alla penicillina, i macrolidi e la clindamicina sono buone alternative anche se non ottimali.
Se trattati, i bambini non sono più infettivi dopo 24-48 ore dall’inizio degli antibiotici, dopo di che, se in forma, possono tornare a scuola. Se non trattati, la contagiosità perdura per 10-21 giorni.
Esiste un vaccino?
Attualmente non esiste un vaccino disponibile per la profilassi GAS sebbene più candidati siano in diverse fasi di sviluppo. La sfida principale deriva dal costante emergere di ceppi nuovi e più resistenti.
Con la collaborazione del dottor Giorgio Zavarise, pediatra infettivologo della Pediatria dell’IRCCS Ospedale Sacro Cuore Don Calabria di Negrar