L’herpes zoster, meglio conosciuto come fuoco di Sant’Antonio, può comportare non irrilevanti complicanze, come per esempio un forte dolore poco responsivo ai classici farmaci antidolororifici e che dura per mesi. Gli antivirali non sono del tutto efficaci nell’impedire l’insorgere della nevralgia. Lo sono i vaccini, soprattutto l’ultimo in commercio indicato anche per gli immunodepressi
Deve il suo nome comune all’egiziano Sant’Antonio Abate, l’eremita che sperimentò sulla sua pelle le ustioni dolorose del fuoco dello Spirito Santo. Herpes zoster, il nome scientifico della malattia, invece non ha nulla di evocativo, se non quel dolore descritto a volte come insopportabile da parte di coloro che hanno avuto a che fare con l’eruzione cutanea. E non sono pochi. Si stimano circa 200mila casi all’anno in Italia, con un’incidenza che aumenta con l’età fino ad arrivare al 10 per mille negli ultraottantenni.

Per prevenire sia l’insorgere dell’herpes zoster sia la complicanza dolorosa, da alcuni anni la medicina dispone di due vaccini sicuri a diversa efficacia ed indicazione. Sono poco sconosciuti alla popolazione: non essendo il fuoco di Sant’Antonio un problema di sanità pubblica, non godono infatti di molta “promozione” e di conseguenza vengono poco consigliati anche a coloro che hanno un’alta probabilità di sviluppare l’herpes zoster.
Cos’è il fuoco di Sant’Antonio
L’herpes zoster (da non confondere con l’herpes simplex che colpisce le mucose di bocca, naso e genitali) è la conseguenza della riattivazione endogena del virus varicella-zoster (VVZ) che è all’origine della malattia infettiva pediatrica. In seguito alla prima infezione il VVZ rimane sotto forma latente nei gangli nervosi, manifestandosi con l’eruzione cutanea a seguito, per esempio, di un deficit immunitario.
Chi colpisce
L’età è un fattore predisponente, perché con l’avanzare degli anni viene meno la risposta anticorpale, cioè la memoria all’esposizione di antigeni virali o batterici acquisiti in gioventù. Ma anche lo stress, una patologia immunodepressiva o un’eccessiva esposizione solare possono essere causa del “Fuoco di Sant’Antonio”.
Come si manifesta
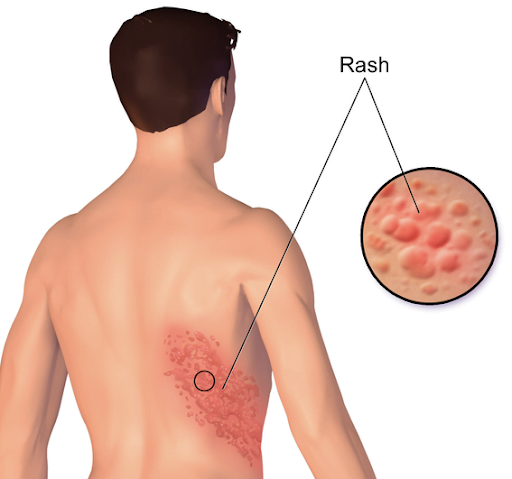
L’herpes zoster si presenta come una chiazza eritematosa localizzata nell’addome o nel tronco, più difficilmente alle braccia, o al viso. L’importante arrossamento è accompagnato da piccole vesciche bianche che possono sovrainfettarsi e hanno una durata di 4-7 giorni, poi si seccano e scompaiono, lasciando una zona di discromia, cioè di cambiamento di colore della pelle. La manifestazione visiva è accompagnata da sintomatologia dolorosa e fastidiosa, spesso da prurito.
Le complicanze
“L’eruzione cutanea di per sé non è un problema e si autolimita anche senza una terapia specifica. Il reale problema dell’herpes zoster sono le complicanze”, sottolinea il dottor Giuseppe Marasca, infettivologo del Dipartimento di Malattie Infettive e Tropicali e Microbiologia. “Se interessa il nervo oculare può provocare danni cheratinici fino alla perdita della vista. Mentre se coinvolge il nervo acustico, può determinare eruzioni cutanee dolorose a livello del canale acustico esterno, della membrana timpanica, associarsi a una paralisi periferica del nervo facciale, oltre a disturbi all’equilibrio (sindrome di Ramsay Hunt)”, spiega il medico. Ma la complicanza più frequente è lo stato doloroso cronico, che può comparire anche a distanza di tempo dall’insorgenza dell’herpes zoster, con una durata di mesi.
Quel dolore insopportabile
“Si tratta di una nevralgia posterpetica provocata da un’infiammazione dei nervi periferici dovuta al virus – riprende il dottor Marasca -. Gli attacchi dolorosi sono talvolta molto intensi tali da compromettere pesantemente la qualità di vita e difficilmente responsivi agli antidolorifici tradizionali, come la tachipirina o l’aspirina. Spesso si ricorre ai corticosteroidi, ma anche agli antidepressivi triciclici o gli anticonvulsivanti”.
Le terapia antivirali
Come si interviene una volta diagnosticato “il fuoco di Sant’Antonio”? “Esistono farmaci antivirali (come l’aciclovir o il valaciclovir) che devono essere somministrati entro 72 ore dall’esordio per la durata di 7 giorni – risponde – Tuttavia sebbene si rispetti rigorosamente la posologia, come deve essere fatto, la terapia farmacologica riduce la sintomatologia cutanea, ma non è detto che eviti la complicanza neuropatica. Per questo esiste il vaccino”.
I vaccini
Sul mercato attualmente sono presenti due tipi di vaccino: lo Zostavax e lo Shingrix. “Non sono da confondere con il vaccino contro la varicella, somministrato ad 1 anno di vita – precisa l’infettivologo -. Anche se questo prevenendo la malattia virale previene di conseguenza anche il fuoco di Sant’Antonio”.
Lo Zostavax, ha esordito nel 2006 e in Italia è offerto gratuitamente come previsto dai Livelli Essenziali di Assistenza a coloro che hanno compiuto 65 anni e agli ultra cinquantenni affetti da diabete mellito, patologia cardiovascolare e BPCO o candidati al trattamento con terapia immunosoppressiva (per esempio antitumorale), fattori che aumentano il rischio di sviluppare HZ o ne aggravano il quadro sintomatologico.
“Lo Zostavax ha un’efficacia non ottimale (50%) nel prevenire l’insorgenza dell’herpes, ma buona nel prevenire le complicanze neuropatiche (66%). Tuttavia ha un limite: essendo un vaccino da virus vivo attenuato, non può essere somministrato alle persone immunocompromesse che, paradossalmente, sono quelle maggiormente a rischio”.
Limite superato dallo Shingrix, disponibile in Italia da circa un anno – ma è stato approvato dalla Food and Drug Administration (FDA) degli Stati Uniti nel 2017 e dall’Agenzia Europea per i Medicinali (EMA) nel 2018 -. E’ composto da un antigene, la glicoproteina E (gE), un componente strutturale del virus varicella zoster (VZV). Mentre per Zostavax era sufficiente una sola somministrazione, per lo Shingrix ne sono necessarie due a distanza di 2-6 mesi. “Negli studi autorizzativi questo vaccino si è dimostrato molto più efficace dell’altro: nel prevenire l’herpes zoster (90%) e le complicanze neuropatiche (100%). Per ora in Italia è disponibile gratuitamente in alcune regioni solo ai pazienti indicati (immnodepressi)”.