Glaucoma
Il glaucoma è una malattia cronica e progressiva che danneggia il nervo ottico – la struttura che trasmette le immagini dalla retina al cervello. È la prima causa di cecità irreversibile nel mondo e colpisce oltre 80 milioni di persone, un numero destinato a superare i 110 milioni entro il 2040.
Viene chiamato “il ladro silenzioso della vista” perché nella sua forma più comune non dà sintomi nelle fasi iniziali: la perdita del campo visivo avviene gradualmente, partendo dalla periferia, e il paziente spesso non se ne accorge finché il danno non è avanzato. Ciò che il glaucoma ha già tolto non si può recuperare – ma con una diagnosi precoce e un trattamento adeguato è possibile rallentare o fermare la progressione e preservare la vista residua.
Il glaucoma non si cura, si controlla. La diagnosi precoce e i controlli regolari sono la difesa più efficace per preservare la vista nel tempo.
Cos'è il glaucoma
La causa principale del glaucoma è un aumento della pressione all’interno dell’occhio (pressione intraoculare). L’occhio produce continuamente un liquido chiamato umor acqueo, che nutre le strutture interne e mantiene la forma del bulbo. In condizioni normali, questo liquido defluisce attraverso un sistema di drenaggio naturale. Quando il drenaggio è ostacolato o insufficiente, la pressione aumenta e comprime progressivamente le fibre del nervo ottico, danneggiandole.
Esistono diverse forme di glaucoma, ciascuna con caratteristiche e modalità di trattamento specifiche:

Glaucoma ad angolo aperto
È la forma più frequente – rappresenta circa il 90% dei casi. L’evoluzione è lenta e graduale: il drenaggio dell’umor acqueo si riduce progressivamente nel tempo, la pressione aumenta e il danno al nervo ottico si accumula senza sintomi evidenti. È la forma che più di tutte richiede controlli regolari per essere individuata in tempo.
Glaucoma ad angolo chiuso
È meno frequente ma più aggressivo. L’aumento della pressione può essere improvviso (attacco acuto) e provocare dolore intenso all’occhio, arrossamento, visione offuscata, aloni colorati intorno alle luci, nausea e vomito. È un’emergenza medica che richiede un intervento immediato per evitare danni permanenti.
Forme congenite e secondarie
Il glaucoma può essere presente dalla nascita (glaucoma congenito) o svilupparsi come conseguenza di altre condizioni: traumi oculari, infiammazioni croniche dell’occhio (uveiti), uso prolungato di farmaci corticosteroidi, o altre patologie oculari. Queste forme richiedono una gestione specialistica e spesso un approccio multidisciplinare.
Chi è a rischio
Il glaucoma può colpire chiunque, ma alcune condizioni aumentano significativamente il rischio:
- Età superiore ai 40 anni – il rischio cresce con l’avanzare dell’età, in particolare dopo i 60 anni
- Familiarità – avere un parente di primo grado con glaucoma aumenta considerevolmente il rischio
- Miopia o ipermetropia elevate – i difetti di vista importanti sono un fattore di rischio riconosciuto
- Uso prolungato di corticosteroidi – sia in forma di colliri che per via sistemica
- Traumi oculari pregressi – anche a distanza di anni dall’evento
- Spessore corneale ridotto – una cornea sottile può portare a sottostimare la pressione intraoculare reale
- Infiammazioni oculari croniche – uveiti e altre forme di infiammazione possono causare glaucoma secondario
Se hai uno o più di questi fattori di rischio, è importante sottoporsi a controlli oculistici regolari anche in assenza di sintomi.
La prevenzione è la migliore difesa contro il glaucoma.
Glaucoma ad angolo aperto
Nelle fasi iniziali non dà sintomi. La prima alterazione è la perdita progressiva della visione periferica: il campo visivo si restringe gradualmente, come se si guardasse attraverso un cannocchiale. Il paziente tende a non accorgersene perché il cervello compensa la perdita e la visione centrale resta a lungo preservata. Quando i sintomi diventano evidenti, il danno è spesso già avanzato. Per questo la diagnosi è possibile solo attraverso controlli oculistici regolari.
Glaucoma ad angolo chiuso (attacco acuto)
L’attacco acuto si manifesta con dolore intenso e improvviso all’occhio e alla fronte, arrossamento marcato, visione offuscata o annebbiata, percezione di aloni colorati intorno alle luci, nausea e vomito. In presenza di questi sintomi è necessario recarsi immediatamente al Pronto Soccorso o al reparto di Oculistica.
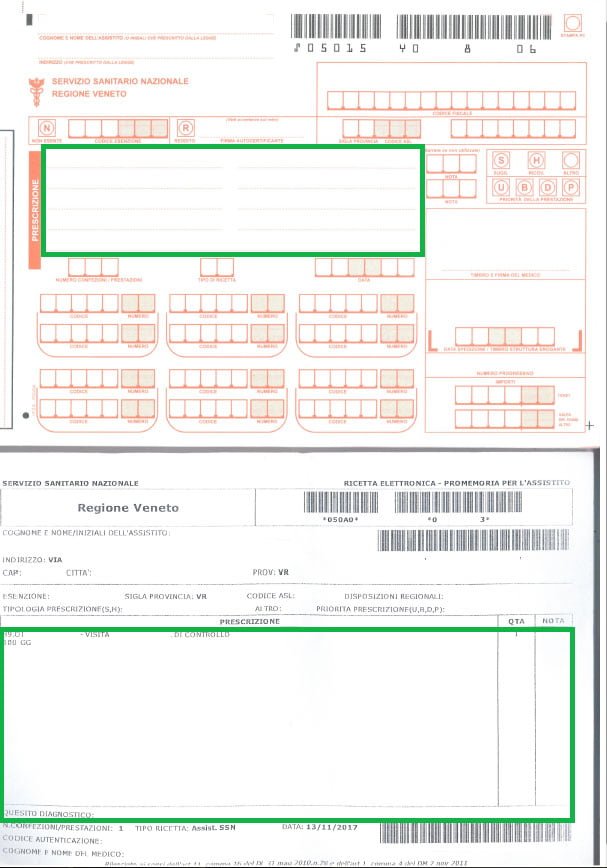
La diagnosi richiede una valutazione completa che va oltre la semplice misurazione della pressione oculare. Il nostro servizio utilizza tecnologie avanzate per individuare il glaucoma anche nelle fasi più precoci:
Tonometria
Misurazione della pressione intraoculare. È un esame rapido e indolore, fondamentale come primo screening
Esame del nervo ottico con OCT
La tomografia a coerenza ottica analizza la struttura del nervo ottico strato per strato, rilevando alterazioni anche minime delle fibre nervose prima che si traducano in una perdita visiva misurabile
Campo visivo computerizzato
Esame sofisticato che mappa la sensibilità di ogni area del campo visivo, identificando le zone di perdita. È lo strumento principale per monitorare la progressione della malattia nel tempo
Pachimetria corneale
Misurazione dello spessore della cornea, necessaria per interpretare correttamente il valore della pressione intraoculare: una cornea sottile può mascherare una pressione più alta di quella misurata
Gonioscopia
Esame che consente di osservare direttamente l’angolo di drenaggio dell’occhio, fondamentale per distinguere le diverse forme di glaucoma e guidare la scelta terapeutica
L’obiettivo del trattamento è ridurre la pressione intraoculare a un livello che protegga il nervo ottico da ulteriori danni. La strategia terapeutica è sempre personalizzata: ogni paziente ha una pressione-bersaglio diversa, determinata in base alla gravità del danno, alla velocità di progressione e ai fattori di rischio individuali.
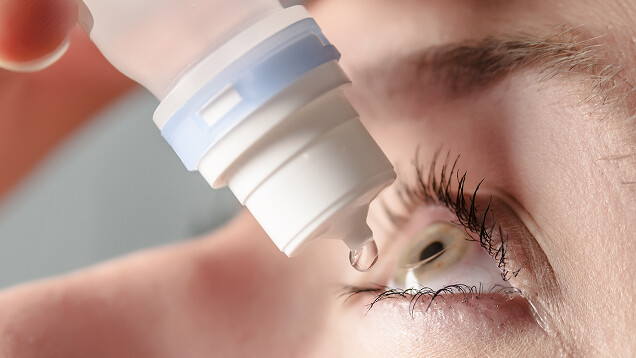
Terapia medica: i colliri
I colliri ipotonizzanti sono il trattamento di prima linea. Riducono la pressione intraoculare agendo sulla produzione o sul drenaggio dell’umor acqueo. Sono disponibili sei principali categorie di farmaci – analoghi delle prostaglandine, beta-bloccanti, agonisti alfa-adrenergici, inibitori dell’anidrasi carbonica, agonisti muscarinici e inibitori delle Rho-chinasi – che possono essere utilizzati singolarmente o in combinazione.
La terapia con colliri è nella maggior parte dei casi quotidiana e a lungo termine, spesso per tutta la vita. La costanza nell’assunzione è fondamentale per l’efficacia del trattamento. I controlli periodici consentono di verificare la risposta alla terapia e di adattarla nel tempo in base alla tollerabilità e all’evoluzione della malattia.
Trattamenti laser
Quando la terapia medica non è sufficiente o come opzione di prima scelta in casi selezionati, il laser offre un’alternativa efficace e poco invasiva:
SLT (Trabeculoplastica Laser Selettiva)
Stimola il drenaggio naturale dell’occhio senza danneggiare i tessuti circostanti. È una procedura ambulatoriale rapida, ripetibile nel tempo, con un recupero immediato
Idrotomia laser
Crea una piccola apertura nell’iride per migliorare il flusso dell’umor acqueo. È il trattamento di elezione nel glaucoma ad angolo chiuso e nella prevenzione degli attacchi acuti
Iridoplastica e MLT (Micropulse Laser Trabeculoplasty)
Tecniche complementari utilizzate in situazioni specifiche per migliorare il controllo della pressione
Chirurgia
Nei casi in cui colliri e laser non siano sufficienti a controllare la pressione, o quando la malattia progredisce nonostante il trattamento, è necessario intervenire chirurgicamente. Il nostro servizio offre le tecniche più avanzate:
Micro shunt (MIGS)
Dispositivi miniaturizzati impiantati chirurgicamente che aumentano il drenaggio dell’umor acqueo. Sono la frontiera delle tecniche minimamente invasive: tempi chirurgici brevi, recupero rapido e risultati efficaci a lungo termine
Trabeculectomia
Intervento chirurgico consolidato e altamente efficace che crea un nuovo canale di drenaggio. È indicato nei casi più avanzati e offre un controllo pressorio duraturo
Impianto di tubi di drenaggio (long tubes)
Soluzione specialistica per i glaucomi refrattari o già operati, nei quali le altre tecniche non hanno prodotto un risultato sufficiente. Richiede competenze chirurgiche avanzate
Convivere con il glaucoma
Il glaucoma è una malattia cronica: richiede un impegno costante nel tempo, sia nella terapia quotidiana sia nei controlli periodici. Il rapporto con il proprio oculista è una relazione a lungo termine, fatta di monitoraggio regolare, aggiustamenti terapeutici e decisioni condivise.
Il controllo della malattia richiede costanza, ma consente di continuare a vivere senza limitazioni significative.
La buona notizia è che con una diagnosi tempestiva e un trattamento adeguato, la grande maggioranza dei pazienti mantiene una vista funzionale per tutta la vita.
Domande frequenti
No, il glaucoma è una malattia cronica che non si guarisce ma si controlla. Il danno al nervo ottico già avvenuto non è reversibile, ma con il trattamento è possibile rallentare o fermare la progressione e preservare la vista residua. Per questo la diagnosi precoce è così importante: prima si interviene, più vista si conserva.
La frequenza dipende dalla gravità della malattia e dalla risposta al trattamento. In generale, i controlli vengono programmati ogni 3-6 mesi nelle fasi attive e ogni 6-12 mesi quando la malattia è stabile. L’oculista definirà con voi il calendario più appropriato.
Nella maggior parte dei casi sì. La terapia con colliri è a lungo termine e spesso per tutta la vita. Sospendere il trattamento senza il parere del medico può portare a un aumento della pressione e a una progressione del danno. Se i colliri non sono tollerati o non bastano, esistono alternative laser e chirurgiche.
No. Una pressione elevata è il principale fattore di rischio, ma non tutti i pazienti con pressione alta sviluppano il glaucoma, e non tutti i pazienti con glaucoma hanno una pressione elevata (esiste il cosiddetto “glaucoma a pressione normale”). Per questo la diagnosi richiede una valutazione completa che comprende l’esame del nervo ottico e il campo visivo, non solo la misurazione della pressione.
Un controllo oculistico completo è raccomandato dopo i 40 anni, anche in assenza di sintomi. Se sono presenti fattori di rischio — familiarità, miopia elevata, diabete, uso di corticosteroidi — è opportuno iniziare prima. Dopo i 60 anni i controlli dovrebbero essere annuali.