La cura dei denti in gravidanza fa bene anche al bambino

Sabato 13 aprile gli igienisti dentali del Centro Odontostomatologico Ospedale Sacro Cuore Don Calabria incontreranno le future mamme per dare indicazioni su come mantenere in salute la propria bocca durante la gravidanza
Durante la gravidanza, a causa di cambiamenti ormonali, si verificano delle modificazioni a livello del cavo orale che comportano una maggiore suscettibilità per le carie e le malattie gengivali. E’ importante che la futura mamma prevenga o tenga sotto controllo queste patologie che possono influire anche sulla salute del nascituro. Infatti, secondo recenti studi scientifici, le infezioni severe generalizzate a livello del cavo orale della madre possono essere un fattore di rischio di parto prematuro.
La salute orale della donna in gravidanza e del bambino è al centro dell’incontro che si terrà sabato 13 aprile alle 10 al Centro Diagnostico Terapeutico di via San Marco 121 a Verona.L’appuntamento rientra nel progetto di prevenzione dentale rivolto alle future mamme, coordinato dalla dottoressa Lucia Bombasini con il gruppo degli igienisti dentali del Centro Odontostomatologico Ospedale Sacro Cuore Don Calabria, diretto da dottor Stefano Orio.
La dottoressa Bombasini – igienista dentale e docente a contratto all’Università di Verona – affronterà temi quali il sanguinamento delle gengive e la carie in gravidanza, la cura dentale durante la gestazione, l’importanza dei controlli odontoiatrici e dell’igiene orale professionale. Ma anche la carie da biberon e l’igiene orale domiciliare nelle varie fasi della vita.
Per partecipare all’evento è necessaria l’iscrizione al numero 045.6014650
Il linfedema nel paziente oncologico: l'importanza della fisioterapia
Il ristagno patologico di liquidi negli arti superiori o inferiori si manifesta soprattuto a seguito di interventi chirurgici oncologici con svutamento linfonodale allargato, come nel caso della mastectomia. Se ne parla in un convegno venerdì 29 marzo
Il linfedema è il ristagno patologico di liquidi nei tessuti, dovuto ad un’insufficienza del sistema linfatico. Si presenta come un gonfiore anomalo agli arti superiori ed inferiori, più spesso in modo asimmetrico, (cioè colpisce un solo arto per volta). Può essere di natura congenita, ma nella gran parte dei casi è un dovuto ad interventi chirurgici oncologici che richiedono svuotamenti linfonodali allargati, come, per esempio, la mastectomia o gli interventi addomino-pelvici.
Di linfedema si parlerà venerdì 29 marzo all’Hotel Villa Quaranta di Pescantina (Verona) in un convegno promosso dal dottor Paolo Tamellini, responsabile dell’Unità operativa di Flebologia dell’IRCCS Ospedale Sacro Cuore Don Calabria, e responsabile regionale veneto della Società Italiana di Flebologia (SIF). (programma allegato) La patologia verrà analizzata dal punto di vista dell’internista e del chirurgo, ma soprattutto verrà rilevato quanto sia importante un trattamento fisioterapico adeguato per impedire un processo fibrotico dei tessuti, tale da rendere l’edema irreversibile e invalidante.
Nell’ambito del Cancer Care Center per la presa in carico del paziente oncologico, l’IRCCS di Negrar dispone di un Ambulatorio settimanale dedicato al linfedema, che afferisce al Servizio di Medicina Fisica e Riabilitativa, diretto dal dottor Renato Avesani. Vi accedono soprattutto le donne sottoposte a mastectomia, in collaborazione con l’Unità senologica. Ma vengono trattati anche gli esiti da chirurgia oncologica sia ginecologica che urologica. Quindi anche gli uomini, che hanno subito l’asportazione della prostata. Il trattamento prevede dieci sedute di linfodrenaggio manuale seguito dal bendaggio elastocompressivo all’arto interessato con il quale il paziente torna a casa per ritornare il giorno dopo ed eseguire l’identico procedimento. Sono consigliabili almeno due cicli all’anno, per la terapia di mantenimento.
Ma perché si forma il linfedema? “Il sistema linfatico è costituito da una serie di vasi e capillari che hanno il compito di drenare la linfa e riportarla nel circolo venoso – spiega il dottor Tamellini (nella foto) -. Quando questo sistema ‘idraulico’ non funziona in modo adeguato, il liquido linfatico si accumula nei tessuti formando dei gonfiori, gli edemi”.
Da cosa è causata l’insufficienza del sistema linfatico?
Il malfunzionamento del sistema linfatico può avere cause congenite, ma nella maggior parte dei casi è di natura acquista. In particolare gli interventi chirurgici oncologici richiedono l’asportazione dei linfonodi quando sono intaccati da cellule neoplastiche. I linfonodi sono una sorta di ‘stazioni’ del sistema linfatico con il compito di smistare la linfa e di attivare la risposta immunitaria. Quando vengono asportati, il sistema viene danneggiato e si crea un ristagno di liquidi. L’esempio più comune riguarda le donne sottoposte a mastectomia che presentano un rigonfiamento del braccio in corrispondenza del seno asportato, a causa dello svuotamento linfonodale ascellare. Oggi linfedemi come questi sono meno frequenti rispetto a un tempo grazie a interventi senologici più conservativi e all’introduzione della tecnica del linfonodo sentinella: solo quando quest’ultimo è positivo si procede con lo svuotamento linfonodale allargato.
E’ un problema che riguarda solo le donne operate al seno?
No. Si stima che il linfedema si presenta nel 20-40% dei casi dopo un intervento chirurgico oncologico, in particolare ginecologico o, anche negli uomini, urologico. In questi casi gli arti colpiti sono quelli inferiori per l’asportazione dei linfonodi pelvici. Anche la radioterapia può essere all’origine di un linfedema, perché può causare la fibrosi nei tessuti.
Qual è la terapia indicata?
La fisioterapia. In particolare il linfodrenaggio che tramite una compressione manuale ‘riattiva’ i vasi linfatici affinché svolgano la funzione di drenaggio. Si tratta di una patologia cronica, che si ripresenta ciclicamente e richiede quindi una terapia di attacco e di mantenimento. Si tratta di un problema serio che non deve essere trascurato. La linfa che ristagna nei tessuti contiene plasma , globuli bianchi e proteine. Quest’ultime in parte degradono, in parte provocano un ispessimento fibrotico dei tessuti, indurendo l’edema e rendendolo irreversibile e fortemente invalidante. A questi stadi il linfedema spesso non è più trattabile con la fisioterapia ed è necessario – quando è possibile – ricorrere all’intervento chirurgico.
elena.zuppini@sacrocuore.it
Tubercolosi: il problema emergente della farmaco-resistenza
Il 24 marzo è la Giornata mondiale della tubercolosi che è ancora oggi, tra le malattie infettive, la prima causa di morte. Diminuiscono i nuovi casi e i decessi nel mondo ma l’obiettivo OMS di arginare l’epidemia entro il 2030 è ancora lontano
Centotrentasette anni fa, il medico tedesco Robert Koch scopriva il Mycobacterium tuberculosis, agente eziologico della tubercolosi (TB). Era il 24 marzo, data scelta dall’Organizzazione Mondiale della Sanità (OMS) per celebrare la Giornata della TB, patologia che è ancora oggi, fra le malattie infettive, la prima causa di morte nel mondo: si stima c he nel 2017 siano stati 1,6 milioni i decessi, a fronte di 10 milioni di nuovi casi. Numeri in progressiva diminuzione, che fanno ben sperare, ma che richiedono ancora una soglia di attenzione molto alta da parte di tutti i Paesi.
La TB nel mondo e in Italia
“Due terzi dei casi mondiali si concentrano in soli otto Paesi: India, Cina, Indonesia, Filippine, Pakistan, Nigeria, Bangladesh e Sud Africa”, afferma la dottoressa Paola Rodari, infettivologa e ricercatrice del Dipartimento di Malattie infettive e tropicali, diretto dal professor Zeno Bisoffi. L’Italia è da anni considerato un Paese a bassa incidenza: nel 2017 sono stati notificati 3.944 nuovi casi, con un’incidenza di 6,5 casi ogni 100mila abitanti. A Negrar vengono seguiti ogni anno circa una trentina di pazienti.
La forma polmonare è quella più diffusa
La TB si trasmette da persona a persona attraverso l’aria. Circa un quarto della popolazione mondiale ha un’infezione tubercolare latente (cioè è venuta a contatto con micobatteriop della TB) e può potenzialmente sviluppare la malattia nell’arco della vita. Il micobatterio può colpire qualsiasi organo, ma la forma più diffusa è quella polmonare. In questo caso la malattia si può manifestare con tosse persistente, stanchezza marcata, perdita di peso e febbricola.
Malattia curabile: il problema della farmaco-resistenza
“La TB è una malattia curabile e i farmaci fondamentali nella terapia di prima linea sono la rifampicina e l’isoniazide. Purtroppo la resistenza a questi farmaci è un problema emergente, il che obbliga all’utilizzo di farmaci di seconda linea. Si tratta di principi attivi che implicano trattamenti più lunghi, più complessi e con rilevanti effetti collaterali”, spiega la dottoressa Rodari. I Paesi più interessati alla farmaco-resistenza sono India, Cina e Russia: questi tre Paesi da soli notificano quasi la metà dei casi di resistenza. “La resistenza ai farmaci emerge per diverse ragioni – prosegue – ma in particolare quando la terapia viene somministrata in modo inappropriato, sia a causa di una non corretta prescrizione da parte degli operatori sanitari, o per la scarsa qualità dei farmaci (problema enorme e di difficile soluzione nei Paesi a risorse limitate) o ancora per una scarsa aderenza alla terapia da parte dei pazienti”.
OMS: arginare l’epidemia entro il 2030
L’OMS ha lanciato nel 2014 la End TB Strategy, con l’obiettivo di arginare l’epidemia entro il 2030, sollecitando i governanti a mettere in campo tutte le strategie possibili per una diminuzione progressiva dei casi di infezione. “Si tratta di un obiettivo molto ambizioso: la strategia punta ad una riduzione dei decessi del 90% e dei nuovi casi dell’80% tra il 2015 e il 2030 – afferma il medico -. In questo senso, è fondamentale puntare alla diagnosi precoce della malattia”.
Non è la malattia dei migranti
La tubercolosi è una delle malattie oggetto di “leggende metropolitane”. Non di rado viene spacciata tra le patologie già debellate da tempo in Italia, ma il cui ritorno è dovuto al fenomeno dell’immigrazione. “Ci sono sempre stati casi di TB nel nostro Paese – precisa la dottoressa -. Ciò che è importante sottolineare è che all’intensificarsi del flusso migratorio non corrisponde un aumento di nuove infezioni tra i nostri connazionali. I casi nella popolazione italiana riguardano soprattutto gli anziani, venuti in contatto con il micobatterio in gioventù. La riattivazione della malattia con la vecchiaia è spesso conseguenza del calo fisiologico delle difese immunitarie, oltre che alla compresenza di patologie croniche o terapie immunosoppressive”. Molto più giovani sono invece i pazienti migranti. “Nel caso dei migranti la riattivazione può essere legata allo stress del processo migratorio e alle precarie condizioni sociali che queste persone di trovano ad affrontare nel Paese ospite”, conclude Rodari
Mal di pancia nei bambini: non sempre si tratta di intolleranze

E’ un sintomo comune nell’infanzia. Quando persiste è necessario effettuare esami specifici per verificare la presenza di intolleranze o allergie ma anche per non eliminare inutilmente dalla dieta alimenti preziosi per la crescita
Il mal di pancia accompagna spesso la giornata dei bambini, allarmando, quando persiste, i genitori, preoccupati di eventuali allergie o intolleranze. O di patologie ben più gravi. “I disturbi intestinali sono frequenti in età pediatrica: non solo dolori addominali, ma anche vomito, rigurgito, inappetenza, meteorismo intestinale, senso di fastidio a livello gastrico, intestino che alterna periodi di stipsi a periodi di diarrea”, conferma il dottor Antonio Deganello, direttore della Pediatria. Spesso sono fenomeni che si risolvono da soli o con la prescrizione di una terapia, ma “quando, superate eventuali cause acute (enterite o infezioni virali), questi sintomi persistono per settimane è consigliabile rivolgersi al pediatra per effettuare accertamenti specifici al fine di escludere o confermare la presenza di intolleranze o di allergie alimentari. Questo anche per evitare diete fai da te, eliminando inutilmente cibi preziosi per la crescita del bambino, come il pane o il latte”.
Quali sono le intolleranze più frequenti?
L’intolleranza al lattosio (lo zucchero contenuto nel latte), alle proteine del latte vaccino, la celiachia e la gluten sensivity sono sicuramente le intolleranze che diagnostichiamo più spesso nei bambini con sintomi gastrointestinali.
Cosa differenzia la celiachia dalla gluten sensivity?
Le accomunano solo i sintomi. La celiachia è legata a una progressiva infiammazione della mucosa dell’intestino causata dalla gliadina, proteina presente nel glutine del frumento e di altri cereali. Si tratta di una patologia autoimmune che si diagnostica rilevando precisi markers nel sangue e in un secondo momento con la biopsia intestinale. “L’ipersensibilità al glutine” si manifesta con gli stessi sintomi della celiachia, ma non comporta nessun danno alla mucosa e l’unica diagnosi possibile è quella clinica. Si procede eliminando per un certo periodo dalla dieta prodotti con il glutine. Una volta verificata la scomparsa dei sintomi, si reintroducono gli alimenti ‘sotto accusa’. Se i sintomi ritornano, significa che la causa scatenante dei disturbi a livello gastrico è proprio il glutine. Si chiama prova di eliminazione e scatenamento e viene effettuata anche per altri cibi.
Spesso si confondono le intolleranze con le allergie
Sono due tipi differenti di reazioni avverse a determinati cibi. Le intolleranze sono legate spesso alla carenza di enzimi. Come l’intolleranza al lattosio, che è causata dalla carenza o dalla mancanza dell’enzima lattasi che non consente la corretta digeribilità dello zucchero contenuto nel latte. Oppure a patologie autoimmuni come la celiachia. E ancora le intolleranze possono essere dovute all’ipersensibilità ad un cibo, come la gluten sensitivity, ma non solo questa. Le allergie, invece, possono essere ben codificate con le prove allergiche cutanee o con la determinazione nel sangue delle immunoglobuline E per vari alimenti: allergia al latte, all’uovo, al grano… Quando abbiamo di fronte un bambino con determinati problemi avviamo una serie di indagini per escludere intolleranze e allergie, ma non sempre è possibile stabilire con certezza se siamo in presenza delle une o delle altre. Bisogna talvolta eliminare dalla dieta il cibo che si nota “storicamente” fastidioso ma si deve tener presente che nella maggior parte dei casi i dolori addominali ricorrenti sono di natura funzionale.
Cosa significa?
Sono causati da irritabilità colica costituzionale. Crampi improvvisi, spasmi, diarrea dopo mangiato o dopo una forte emozione non hanno nulla a che fare con patologie specifiche (esofagite o gastriti), intolleranze e allergie, ma sono reazioni funzionali di quel colon.
Registra un aumento di intolleranze o allergie?
Negli anni son cresciuti numericamente i casi di celiachia e di gluten sensivity. Il motivo probabilmente è dovuto ad una maggiore assunzione di glutine. Infatti i grani attualmente in commercio sono più ricchi di glutine rispetto a quelli di 30 anni fa. Inoltre il glutine viene introdotto con dosi maggiori nella panificazione perché rende l’alimento più buono e perché favorisce la lievitazione. Questo aumento della presenza del glutine può scatenare la malattia in soggetti geneticamente predisposti.
E per l’intolleranza al lattosio?
Aumenta fisiologicamente con l’età, in quanto la funzione della lattasi viene meno progressivamente. Soprattutto se si interrompe o si riduce drasticamente l’assunzione di latte e dei suoi derivati. Infatti l’enzima che digerisce il lattosio si trova sulla superficie dei villi intestinali ed è substrato dipendente. Se introduciamo lattosio, la lattasi si attiva, si produce e si mantiene stabile. Se non beviamo più latte o non mangiamo più formaggio avviene il contrario e quando li riprendiamo si scatena la diarrea.
Spesso si sente dire che il glutine fa male sempre, anche quando non si è celiaci, e il latte è un alimento per soli neonati
ualsiasi età, assunto naturalmente nelle giuste dosi in una dieta equiChe il glutine faccia male in qualunque caso è una leggenda metropolitana, non è provato da studi scientifici. Il latte è un alimento completo, ricco di calcio, e ben bilanciato tra carboidrati, proteine e lipidi. Fa bene a qlibrata.
(da L’Altro Giornale-Febbraio 2019)
A Verona si incontrano i responsabili delle missioni calabriane nel mondo

Si conclude oggi l’incontro dei Delegati con il Consiglio Generale dei Poveri Servi della Divina Provvidenza, riuniti a San Zeno in Monte per iniziare l’organizzazione del Capitolo della Congregazione che si terrà il prossimo anno
Si conclude oggi l’incontro dei responsabili di tutte le missioni dell’Opera Don Calabria nel mondo. I Delegati, come sono chiamati nel linguaggio ecclesiastico, si sono riuniti a San Zeno in Monte presso la Casa Madre dell’Opera insieme al Consiglio Generale per iniziare la programmazione del XII Capitolo della Congregazione dei Poveri Servi della Divina Provvidenza, che si terrà nella primavera del prossimo anno.
Durante l’assemblea, iniziata martedì 12 marzo, sono stati affrontati in particolare due argomenti. Anzitutto si è parlato del metodo di lavoro collegiale con il quale si cercherà di coinvolgere tutta la Famiglia calabriana, religiosi e laici, nella preparazione del Capitolo. In secondo luogo ci si è confrontati sul tema della rilettura del Carisma calabriano alla luce delle sfide dei tempi attuali, con l’obiettivo di individuare quello che sarà il filo conduttore di tutto il percorso capitolare.
I Poveri Servi della Divina Provvidenza sono organizzati in sei Delegazioni e una Missione. Le Delegazioni rappresentate nell’incontro di questi giorni sono le seguenti:
– Delegazione San Giovanni Calabria (Italia, Portogallo e Romania – Delegato don Ivo Pasa)
– Delegazione Nossa Senhora Aparecida (Brasile – Delegato don Gilberto Bertolini)
– Delegazione Maria Inmaculada (Argentina, Uruguay e Paraguay – Delegato don Fernando Speranza)
– Delegazione Mama Muxima (Angola – Delegato don Timoteo Hamuyela)
– Delegazione Ish Kripa (India – Delegato don Manoj Ethirvelil)
– Delegazione Mary Mother of the Poor (Filippine – Delegato don Rey Olan)
– Missione St. Joseph (Kenya – Responsabile fratel Olinto Bet)
Oltre ai Delegati è presente il Consiglio Generale con il Casante padre Miguel Tofful, l’economo generale fratel Gedovar Nazzari, che è anche presidente dell’ospedale di Negrar, fratel Matteo Rinaldi, don Luciano Squizzato e don Abraham Odalany. Alcuni momenti dell’assemblea hanno visto inoltre la partecipazione delle Sorelle Povere Serve della Divina Provvidenza.
Nel mondo l’Opera Don Calabria può contare su oltre 300 religiosi e 100 religiose, oltre a quasi 9mila collaboratori laici. Le attività portate avanti sono in ambito pastorale (oltre 70 fra parrocchie, seminari e case di spiritualità), socio-educativo (più di 150 fra scuole, centri diurni, centri di accoglienza, case famiglia…), sanitario e socio-sanitario (4 ospedali, fra i quali il Sacro Cuore Don Calabria di Negrar, oltre a diverse attività ambulatoriali).
Il Capitolo Generale, la cui organizzazione è al centro dell’assemblea di questi giorni, si svolge ogni sei anni ed è il momento di massima espressione collegiale nella vita di una Congregazione. Ha una funzione di verifica, di programmazione e di regolamentazione dell’istituto. Inoltre durante il Capitolo si procede all’elezione del Superiore Generale e del suo Consiglio.
"Come va il tuo respiro": è in miglioramento quello dei veronesi

Lo studio epidemiologico sulla salute respiratoria dei veronesi ha rilevato una situazione stabile o in lieve miglioramento rispetto a otto anni fa: venerdì 15 marzo in un convegno saranno illustrati i dati completi della ricerca
Sono risultati sorprendenti ed incoraggianti quelli rilevati dallo studio “Come va il tuo respiro” (vedi articolo), l’indagine epidemiologica sulla salute respiratoria dei veronesi condotto dalla Pneumologia dell’IRCCS Ospedale Sacro Cuore Don Calabria di Negrar in collaborazione con il Comune scaligero e l’Ulss 9. Lo stesso campione statisticamente significativo di cittadini oggetto otto anni fa dello studio “Scopri il tuo respiro”, è stato “richiamato” a verificare la salute del propri polmoni che è risultata stabile o addirittura in lieve miglioramento.
E’ quanto hanno illustrato questa mattina tutti gli attori dello studio in una conferenza stampa nella sede del Comune di Verona a cui sono intervenuti Marco Padovani, assessore alle Strade e Giardini, decentramento e Servizi tecnici circoscrizionali; Mario Piccinini, amministratore delegato dell’IRCCS Ospedale Sacro Cuore Don Calabria; Carlo Pomari, responsabile della Pneumologia della stessa struttura; Massimo Guerriero, biostatistico e Denise Signorelli, direttore sanitario dell’ULSS 9. E’ intervenuto anche Adriano Tomba, segretario generale della Fondazione Cattolica Assicurazioni, che assieme a Chiesi Italia, Agsm e VeronaFiere ha supportato economicamente lo studio. I dati completi della ricerca saranno presentati in un convegno aperto alla cittadinanza che si terrà venerdì 15 marzo alle 17 presso il Palazzo della Gran Guardia, a Verona (vedi programma).
“Questo è un lavoro partito anni fa e che ora ha un’importante valenza sanitaria oltre che scientifica – ha detto l’assessore Padovani-. I dati sono incoraggianti, perché dimostrano quanto sia fondamentale la prevenzione e come i cittadini siano attenti alla propria salute. Numeri importanti anche per l’Amministrazione, impegnata con iniziative e progetti per promuovere tra i cittadini comportamenti e stili di vita virtuosi”.
La situazione otto anni fa
L’indagine del 2010-2011 – pubblicata sulla prestigiosa rivista internazionale Respiratory Medicine – ha rilevato che quasi dieci veronesi su 100 erano affetti da BPCO (Broncopneumopatia cronico ostruttiva), mentre 6 veronesi su 100 da asma bronchiale, dato in linea con le altre città europee.
Il nuovo studio
Dei 1.236 arruolati otto anni fa, per il nuovo studio “Come va il tuo respiro”, erano potenzialmente contattabili 919 cittadini in quanto 317 sono risultati non più residenti a Verona o defunti. Sono stati invece 646 coloro che hanno risposto al richiamo del 2018, generando un elevato tasso di adesione alla proposta (pari al 70.3%) e garantendo quindi la possibilità di effettuare confronti statistici temporali molto accurati e fornire dati oggettivi “pesanti”, usufruibili dalla politica sanitaria e dagli enti territoriali che si occupano di salute pubblica, come ha sottolineato Massimo Guerriero, biostatistico e professore incaricato dell’Università di Verona, che si è occupato dell’analisi dei dati.
Calano i fumatori
Rispetto a quanto rilevato dallo studio precedente, i fumatori sono calati del 5%, dato altamente significativo dell’impatto che queste iniziative possono avere non solo dal punto di vista della ricerca scientifica, ma anche da quello sociale e sanitario: l’80% dei tumori al polmone, infatti, è provocato dal fumo di sigaretta che è anche un importante fattore di rischio di altre neoplasie e delle patologie cardio-vascolari, principali cause di morte per malattia al mondo.
… e la prevalenza delle patologie respiratorie cronico-ostruttive
Il nuovo studio ha inoltre rilevato, tramite la spirometria e la compilazione di un questionario, che la prevalenza delle patologie cronico ostruttive rispetto al 2010-11 è stabile o in lieve calo. Anche i sintomi respiratori – come tosse, catarro e dispnea – sono in diminuzione. Tra questi, merita particolare attenzione il sintomo della tosse cronica che mostra la prevalenza più elevata tra i sintomi respiratori (circa 1 soggetto ogni quattro).
Cresce la qualità dell’aria? E’ un’ipotesi
E per quanto riguarda l’inquinamento dell’aria? Lo studio non aveva come obiettivo quello di stabilire quanto l’inquinamento abbia influito in questi otto anni sulla salute dei veronesi, si è limitato a rilevare i sintomi sanitari e, come nel caso del fumo, a registrare le modifiche dello stile di vita. Tuttavia visto che è da tempo assodato che la cattiva qualità dell’aria è un grave fattore di rischio per molte patologie, il fatto che dallo studio non sia emerso un aggravarsi della salute respiratoria dei veronesi potrebbe indicare che per quanto riguarda i provvedimenti adottati in questi anni contro lo smog si è sulla strada giusta. “Il fumo e l’inquinamento sono le principali cause delle malattie respiratorie – ha detto il dottor Carlo Pomari, direttore della Pneumologia di Negrar-. Il merito della loro diminuzione va riconosciuto sicuramente ai cittadini, che rispetto ai decenni scorsi sono molto più sensibili e attenti a come migliorare la qualità della loro vita, ma anche agli enti locali, le cui linee politiche hanno ricadute anche sul settore sanitario”.
Collaborazione tra diverse realtà amministrative e sanitarie
L’aspetto della collaborazione virtuosa tra molteplici realtà presenti sul territorio che caratterizza questo studio è stato sottolineato dal dottor Mario Piccinini, amministratore delegato dell’IRCCS di Negrar. “Ognuna ha collaborato con le proprie competenze, ma tutte a servizio del bene comune, in questo caso la salute dei cittadini veronesi. La collaborazione, la sinergia, la multidisciplinarietà, per usare un termine impiegato spesso in medicina, è il modus operandi da cui non si può prescindere in questa epoca così complessa. Voglio quindi ringraziare tutti gli artefici di questo studio e credo di interpretare il pensiero di tutti nell’auspicare che collaborazioni come queste siano sempre più numerose”.
Prosegue l’indagine con una nuova fase
L’indagine “Come va il tuo respiro” procede con una nuova fase, che durerà 24 mesi, come ha spiegato la dottoressa Denise Signorelli, direttore sanitario dell’Ulss 9. L’obiettivo dei prossimi due anni sarà quello analizzare il consumo di risorse per ciascuno dei 1.236 cittadini reclutati nel 2010-2011, in termini di uso di farmaci, di accesso al Pronto Soccorso e alle prestazioni ambulatoriali, e per quanto riguarda i ricoveri. Questo non per contrarre le spese, ma per trovare il migliore sistema possibile che consenta una diagnosi precoce e quindi un altrettanto precoce accesso ai farmaci per bloccare la progressione della malattia.
Una ricerca che fa cultura della prevenzione
Ha concluso gli interventi Andriano Tomba, segretario generale della Fondazione Cattolica Assicurazioni: “Questa ricerca non orienta solo l’amministratore pubblico nelle cose da fare per migliorare l’aria, ma orienta noi come cittadini. Il cambiamento dei comportamenti non può essere mai frutto di un’imposizione, la quale creerebbe inevitabilmente tanti evasori, ma è legata a una decisione che richiama la responsabilità dei singoli. Questa ricerca fa cultura, e la cultura genera convinzioni e le convinzioni generano decisioni e solo le decisioni portano ai cambiamenti.
8 Marzo: la donna alleata della salute
Le donne sono più attente alla prevenzione degli uomini e con il loro esempio possono essere preziose alleate della cultura della salute. Ma ogni età ha la sua prevenzione: i principali esami e vaccini che ogni donna dovrebbe fare nel corso della vita
La prevenzione è donna. Un’indagine realizzata da Ipsos per la Fondazione Pro ha rilevato che per un uomo che effettua controlli periodici ci sono 30 donne che abitualmente lo fanno. La donna quindi è una preziosa alleata nella diffusione della cultura della salute con la capacità, grazie al suo esempio, di sensibilizzare anche il mondo maschile nella cura del proprio stato di benessere. Prima di tutto con un corretto stili di vita. Nell’ambito solo oncologico, circa il 40% dei tumori potrebbe essere evitato seguendo un’alimentazione corretta (dieta mediterranea), tenendo sotto controllo il peso, eliminando il fumo e assumendo dosi moderate di alcol. Accompagnando il tutto da costante attività fisica.
Di prevenzione al femminile ha parlato stamattina anche la dottoressa Stefani Gori, direttore dell’Oncologia Medica e presidente di AIOM, che è stata ospite alla nota trasmissione di Raiuno “Unomattina” (vedi video).
Ma quali sono gli step della prevenzione nelle varie età della vita femminile?
• Tra i 25 e i 64 anni: Pap-Test per la prevenzione del cancro del collo dell’utero che nel nostro Paese è offerto gratuitamente nell’ambito di uno screening con chiamata ogni tre anni. Data la rilevanza nel causare questo tipo di neoplasia del virus del papilloma umano, in alcune regioni, il Pap-Test è stato sostituito con lo screening che si basa sulla ricerca del Dna del virus HPV. L’esame deve essere effettuato non prima dei 30 anni e ripetuto ogni 5 anni. L’esecuzione del test è poco invasiva e ben tollerata. Come per il Pap-Test prevede l’applicazione dello speculum vaginale ed il prelievo di materiale in corrispondenza della cervice uterina che sarà poi esaminato. (vedi articolo)
• Tra i 50 e 69 anni: ricerca del sangue occulto nelle feci per la prevenzione o la diagnosi precoce del tumore del colon retto. Anche questo esame rientra nello screening gratuito con chiamata ogni due anni. Eventuali tracce di sangue possono essere un indizio della presenza di forme tumorali o di polipi che in futuro possono trasformarsi in neoplasie. In questo caso è indispensabile eseguire l’esame di secondo livello che è la colonscopia (vedi articolo)
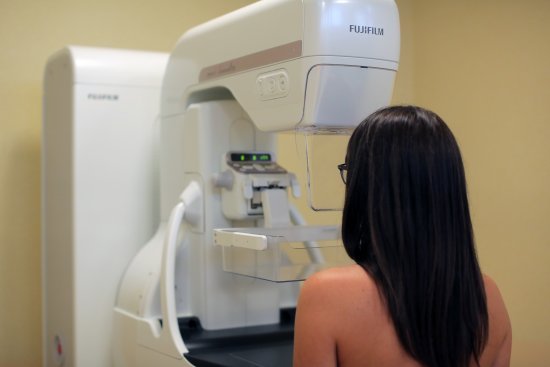
• 50-69 anni: screening per la diagnosi precoce del tumore al seno, che prevede l’esecuzione di una mammografia ogni due anni. In alcune regioni è stata allargata la fascia di età: dai 45 ai 74 anni con periodicità annuale nelle donne sotto i 50 anni. Per le donne che hanno in famiglia casi di tumore al seno è bene consultare il proprio medico per iniziare prima dell’età prevista per lo screening i controlli senologici (ecografia e/o mammografia, vedi articolo).
Nella Video Galley l’intervista della dottoressa Stefania Gori, direttore dell’Oncologia Medica e presidente dell’AIOM, a Rai UnoMattina (trasmissione di venerdì 8 marzo 2019), dove spiega l’importanza di sottoporsi a controlli senologici periodici.
Vaccinazioni
• Morbillo, parotite, rosolia e varicella sono malattie infettive che se contratte in gravidanza possono causare aborti, malformazioni del feto e complicanze nell’adulto (in particolare nella donna incinta) più gravi rispetto al bambino. La pertosse contratta nei primi mesi di vita del bambino può essere molto grave e perfino mortale e la fonte di infezione è frequentemente la madre. Per tutte queste malattie (e per altre) è indicata la vaccinazione in previsione o durante la gravidanza. Anche la vaccinazione contro l’influenza è importante, perché può portare a delle complicanze respiratorie gravi, che possono condurre al ricovero in ospedale, soprattutto durante il secondo e il terzo trimestre di gravidanza e il primo mese dopo il parto.
• Strumento di prevenzione anche oncologica sono le vaccinazioni contro i vari ceppi del papilloma virus (Hpv) e dell’epatite B. L‘HPV la causa principale del tumore al collo dell’utero, ma è responsabile anche del cancro alla vulva, alla vagina, all’ano, al pene, alla bocca e alla faringe. E’ quindi un fattore di rischio importante sia per la donna che per l’uomo. Infatti il vaccino è offerto gratuitamente dal Servizio sanitario nazionale ai ragazzi e alle ragazze nel corso del dodicesimo anno di vita. Il virus dell’epatite B, invece, è un fattore di rischio del tumore al fegato
Quando il tumore mammario si presenta nell'uomo

Il tumore mammario maschile è una neoplasia rara e nel 10% dei casi è causato dalla mutazioni dei geni BRCA1 e BRCA2: negli uomini sani con familiari femminili affette da questa mutazione sono indicati lo screening genetico ed esami periodici
Un nodulo alla mammella che si fa sentire sotto la doccia. Una secrezione sospetta che esce dal capezzolo. Sono tutti segnali a cui le donne hanno imparato a prestare attenzione e che hanno permesso a molte di sottoporsi alle cure quando il tumore era ancora nella fase iniziale. Ma sono segnali che anche l’uomo dovrebbe prendere in considerazione, perché il tumore mammario è una patologia prevalentemente femminile, ma interessa, anche se raramente, il sesso maschile.
La mammella infatti non è una un organo ghiandolare presente solo nella donna. Nelle prime fasi di vita la quantità di tessuto mammario nelle femmine e nei maschi è più o meno la stessa. E’ con la pubertà che la situazione cambia: gli ormoni femminili prodotti dalle ovaie (estrogeni) ingrandiscono la ghiandola nelle donne, mentre quelli maschili (testosterone) tengono sotto controllo la crescita della stessa negli uomini. La scarsità di tessuto mammario sommata alla poca esposizione agli estrogeni comporta una minore diffusione del tumore al seno nell’uomo.
Cinquecento casi all’anno
Si stima, infatti, che in Italia circa lo 0,5-1% dei casi di neoplasie mammarie interessino il sesso maschile, percentuale che si traduce in 500 casi all’anno contro gli oltre 52mila nella donna (dati AIOM-AIRTUM 2018). Proprio per la sua rarità il tumore al seno nell’uomo è ancora poco studiato e la maggior parte degli studi pubblicati hanno preso in considerazione un numero limitato di pazienti.
Diagnosi tardiva
A differenza di quanto accade per le donne, l’assenza di un programma di screening e la scarsa consapevolezza del problema da parte del sesso maschile contribuiscono a far sì che la diagnosi del tumore mammario nell’uomo avvenga in una fase avanzata rispetto al carcinoma femminile. Tuttavia la prognosi e la sopravvivenza a parità di stadio sono sovrapponibili al tumore mammario nella donna.
I sintomi
“E’ molto importante che anche l’uomo non sottovaluti alcuni sintomi”, sottolinea la dottoressa Stefania Gori, direttore dell’Oncologia Medica e presidente degli Oncologi italiani (photo gallery 1). “Proprio per la scarsità di tessuto mammario, il tumore si presenta frequentemente come un nodulo indolore dietro l’areola del capezzolo – prosegue -. Oppure può comparire una retrazione del capezzolo o un’ulcerazione dello stesso con la secrezione di sangue.Ma bisogna essere attenti anche ad un eventuale ingrossamento dei linfonodi dell’ascella“.
Fattori di rischio
Mutazioni dei geni BRCA1 e BRCA2.Quelli genetici sono i maggiori fattori di rischio per il cancro al seno maschile. Circa il 10% delle neoplasie mammarie nell’uomo è correlato alla presenza di mutazioni dei geni BRCA1 e BRCA2. Pertanto per gli uomini sani con parenti femminili colpite da tumore al seno o alle ovaie, portatrici dalla mutazione dei geni BRCA1 e BRCA2 è indicato sottoporsi allo screening genetico per verificare la presenza della mutazione ed esami periodici (vedi articolo).
Maggiore produzione di ormoni femminili. Altro fattore di rischio è l’alterazione del metabolismo ormonale, (rapporto tra estrogeni e testosterone) che si può verificare in alcune patologie, La stessa obesità può favorire infatti un’alterazione ormonale in quanto nel tessuto adiposo possono essere prodotti i precursori degli ormoni estrogeni.
Età e cure radioterapiche. Altro fattore di rischio è l’età – la gran parte di queste neoplasie viene diagnosticata intorno ai 70 anni – e pregresse cure radioterapiche a livello toracico.
Esami diagnostici
Accertamenti diagnostici Gli accertamenti diagnostici sono gli stessi del tumore femminile: ecografia mammaria e mammografia, e biopsia tramite agoaspirato.
Terapia chirurgica
“La mastectomia è il trattamento chirurgico indicato per tutti i casi di tumore mammario maschile”, spiega il dottor Alberto Massocco, responsabile della Chirurgia senologica e presidente della Lega Italiana Lotta contro i tumori di Verona (photo gallery 2). “Nel nostro ospedale procediamo di prassi e durante lo stesso intervento alla biopsia del linfonodo sentinella e in caso di diagnosi positiva all’asportazione di tutti i linfonodi ascellari”.
Terapie farmacologiche
“Per i trattamenti non chirurgici si seguono le medesime indicazioni del carcinoma mammario femminile sia per quanto riguarda la radioterapia (vedi articolo) sia per la chemioterapia neoadiuvante(prima della chirurgia per diminuire il volume della nodulo tumorale, ndr) e adiuvante (dopo l’intervento per prevenire eventuali recidive a livello locale o metastasi su altri organi, ndr). Anche l‘ormonoterapiapuò essere un’opzione terapeutica efficace, in quanto la maggior parte dei tumori mammari maschili sono formati da cellule con i recettori per gli ormoni estrogeni e progesterone”, conclude la dottoressa Gori.
elena.zuppini@sacrocuore.it
Otite infantile: la chirurgia per guarirla
Il 3 marzo è la Giornata internazionale dell’orecchio e dell’udito. Una delle cause più frequenti di sordità è l’otite durante l’infanzia: come riconoscerla quando non si manifesta con dolore e febbre e come intervenire
E’ una delle malattie più comuni dell’infanzia, che, se non curata tempestivamente, può essere causa di danni permanenti al timpano. Si tratta dell’otite, un’infiammazione dell’orecchio medio provocata essenzialmente da batteri nasali, che persistono, per esempio, dopo un raffreddore.
La forma più frequente è quella catarrale, che si presenta senza sintomi, se non quello della sordità a un orecchio o ad entrambi. Una condizione difficile da esprimere soprattutto quando il bambino è molto piccolo. “Quindi è fondamentale che i genitori prestino molta attenzione alla risposta del loro figli agli stimoli uditivi e alla respirazione. Sarebbe anche auspicabile che nelle scuole primarie si ritornasse ad effettuare gli screening audiometrici per intercettare precocemente il problema”, afferma il dottor Sergio Albanese, direttore dell’Otorinolaringoiatria, in occasione della Giornata internazionale dell’udito e dell’orecchio che si celebra ogni anno il 3 marzo.
Sono infatti due le forme con cui si manifesta l’otite. La forma violenta, che provoca dolore, febbre anche alta e perforazione del timpano accompagnata da fuoriuscita di pus. E la forma catarrale. il cui unico sintomo è appunto la sordità. “Entrambe sono pericolose – sottolinea il dottor Albanese -. La prima perché le continue perforazioni del timpano possono portare a danni permanenti alla meccanica dell’orecchio. Nella forma catarrale, invece, il muco può ristagnare fino a solidificarsi con timpanosclerosi (irrigidimento della membrana timpanica con conseguente indebolimento dell’udito, ndr) non più correggibile chirurgicamente”.
“Oltre a porre attenzione alla capacità uditiva del bambino, è importante osservare come respira perché il più delle volte i problemi dell’orecchio derivano da quelli del naso, come adenoidi o riniti, virali o batteriche “, afferma il dottor Alberto Fraccaroli, responsabile dell’Orl pediatrica. “Il primo approccio terapeutico dell’otite è la terapia medica con la somministrazione di antibiotici e decongestionanti, accompagnata da lavaggi per mantenere il naso libero dal muco – prosegue -. Se tale terapia non è sufficiente si interviene chirurgicamente“.
La terapia chirurgica consiste nell’asportazione delle adenoidi e nella miringotomia con drenaggio trans timpanico. “Si effettua una piccola incisione del timpano, si aspira il muco e si inserisce un tubicino di ventilazione che permette il riassorbimento del muco. “Il tutto avviene in sala operatoria e in anestesia generale”, precisa il dottor Albanese.
“L’approccio combinato di terapia medica e chirurgica, quando necessaria, porta ad ottimi risultati – conclude il dottor Fraccaroli – Un nostro studio su 100 bambini trattati ha rilevato che solo in un caso il bimbo non ha recuperato completamente l’udito”.
elena.zuppini@sacrocuore.it
Malattie del sonno: prosegue la collaborazione tra il "Sacro Cuore" e A22
Si è concluso recentemente il progetto dell’Autostrada del Brennero “Qualità del sonno qualità del lavoro” con la consulenza anche per la seconda edizione del Centro di Medicina del sonno di Negrar: esaminati il 10% dei dipendenti della Società
Si è concluso recentemente un nuovo progetto di collaborazione tra il Centro di Medicina del Sonno, di cui è responsabile il dottor Gianluca Rossato, e l’Autostrada del Brennero. Dopo la partnership nella campagna #nonmoriredisonno (vedi articolo) durante la quale è stata indagata la prevalenza della Sindrome delle Apnee Ostruttive nel Sonno (OSAS) degli autotrasportatori che transitano sulla A22, la Società autostradale e il Centro di Negrar hanno portato a termine la seconda edizione dell’iniziativa “Qualità del sonno e qualità del lavoro”.
“Nel programma di formazione dei dipendenti, la Società Autostrada del Brennero, attraverso il Servizio di Prevenzione e Protezione, ha deciso per il secondo anno di dedicare alcune ore all’importanza del sonno per la salute e la sicurezza sul lavoro, avvalendosi ancora della nostra collaborazione” spiega Davide Tonon, tecnico di neurofisiopatologia del Centro che ha seguito l’iniziativa.
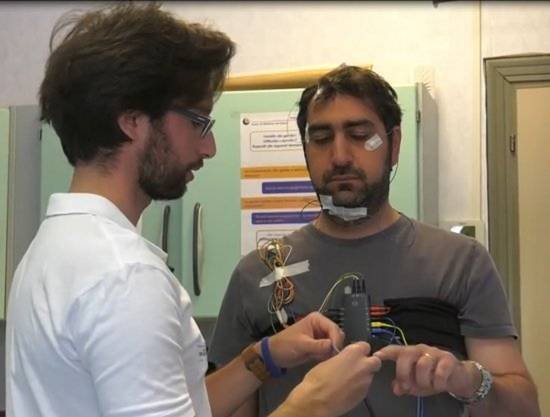
“Il progetto è durato tre mesi (da novembre 2018 a gennaio 2019) – prosegue – dopo una serie di incontri con i dipendenti è stata avanzata la proposta, per chi lo desiderasse, di effettuare una polisonnografia (nella foto di copertina la preparazione di un paziente per l’esecuzione dell’esame in ospedale), l’esame per la diagnosi dei disturbi del sonno e in particolare dell’OSAS”. Hanno aderito alla seconda edizione della campagna, 26 persone alle quali è stato consegnato un polisonnigrafo portatile da utilizzare per una notte. Inoltre è stato chiesto loro di compilare un questionario sull’eccessiva sonnolenza diurna e un diario del sonno (vedi video che mostra come si esegue una polisonnografia).
“I dati registrati dalla polisonnografia sono stati inviati direttamente al nostro centro per la refertazione. La diagnosi è stata consegnata, nel rispetto della privacy, direttamente alla persona interessata, senza nessun contatto con l’azienda”, sottolinea Tonon. Nel corso delle due edizioni è stato studiato il 10% dei dipendenti totali della Società.
Dall’ultima indagine è emerso che il 15% dei dipendenti soffre di Sindrome delle apnee ostruttive del sonno, contro il 20% stimato sulla popolazione generale. “Ventisei persone non sono un campione statisticamente significativo – conclude il dottor Gianluca Rossato -. Ha valore perché rientra in un progetto di sensibilizzazione verso un problema che è causa di molti incidenti stradali mortali provocati da colpi di sonno. E’ importante che a effettuare questa iniziativa, per il secondo anno, sia una società autostradale, avvalendosi dell’esperienza pluriennale del nostro centro sui disturbi del sonno”.